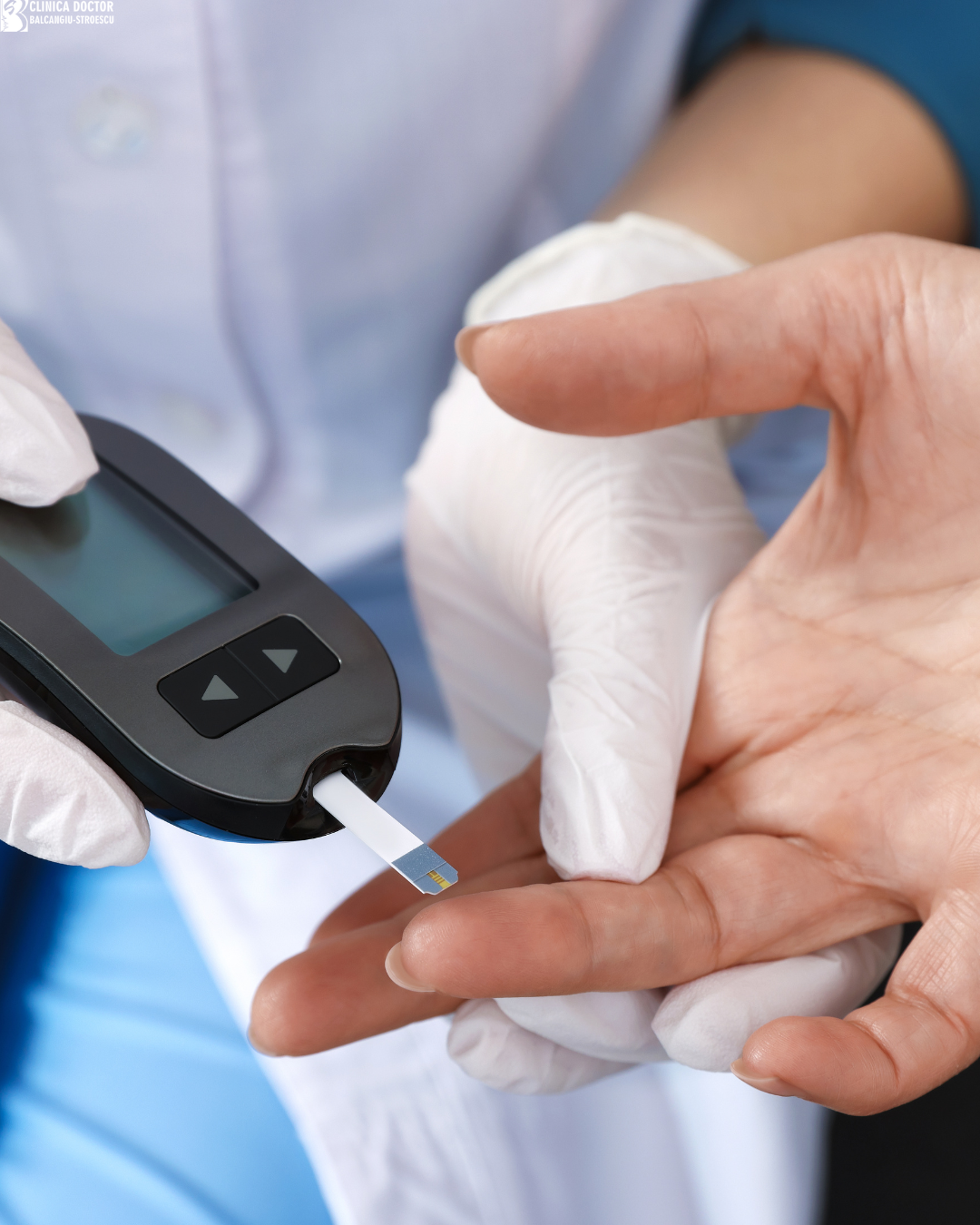
Diabetul zaharat este o afecțiune metabolică caracterizată prin creșterea nivelului de glucoză în sânge, determinată fie de deficitul de insulină, fie de utilizarea ineficientă a acesteia. Insulina, hormon produs de pancreas, permite glucozei să pătrundă în celule și să fie utilizată ca sursă de energie.
Tipurile principale de diabet
Diabetul de tip 1 este o boală autoimună în care sistemul imunitar distruge celulele beta pancreatice producătoare de insulină. Tratamentul presupune administrarea zilnică de insulină.
Diabetul de tip 2 este cea mai frecventă formă și apare prin rezistență la insulină și/sau secreție insuficientă. Managementul include intervenții nutriționale, activitate fizică, medicație orală și, uneori, insulină.
Diagnostic
Diagnosticul se stabilește prin teste de laborator standardizate:
- glicemia à jeun ≥126 mg/dL
- test de toleranță la glucoză (≥200 mg/dL la 2 ore)
- HbA1c ≥6,5%
- glicemie aleatorie ≥200 mg/dL asociată simptomelor clasice
Confirmarea necesită repetarea testării sau metode suplimentare.
Complicații asociate
În absența controlului adecvat, diabetul poate conduce la:
- boli cardiovasculare
- neuropatie diabetică
- nefropatie diabetică
- retinopatie
- complicații ale piciorului diabetic
Prevenția complicațiilor presupune monitorizare regulată și intervenție timpurie.
Rolul nutriției
Nutriția reprezintă un pilon central al managementului diabetului. Obiectivele principale sunt:
- stabilizarea glicemiei
- menținerea greutății corporale
- reducerea riscului cardiovascular
Se recomandă:
- carbohidrați complecși și alimente bogate în fibre
- proteine slabe
- grăsimi nesaturate
- limitarea zaharurilor simple și a grăsimilor trans
- porții controlate și hidratare adecvată
Intervenția nutrițională corectă poate reduce necesarul medicamentos și riscul de complicații.
Activitatea fizică
Exercițiul fizic:
- crește sensibilitatea la insulină
- reduce glicemia
- îmbunătățește profilul lipidic
- susține sănătatea cardiovasculară
- reduce stresul
Se recomandă minimum 150 de minute de activitate aerobică moderată pe săptămână, asociată cu exerciții de rezistență. Monitorizarea glicemiei înainte și după efort este esențială.
Telemedicina și tehnologia
Tehnologia modernă a transformat managementul diabetului:
- monitorizare continuă a glicemiei (CGM)
- consultații la distanță
- integrarea datelor în timp real
- ajustări terapeutice rapide
Telemedicina crește accesibilitatea, îmbunătățește aderența și permite intervenții precoce.
Monitorizarea continuă a glicemiei (CGM)
Sistemele CGM oferă:
- date continue despre variațiile glicemiei
- alerte pentru hipoglicemie
- analiză a tendințelor
- optimizarea dozelor de insulină
Acestea contribuie la reducerea variabilității glicemice și la îmbunătățirea controlului metabolic.
Inovații terapeutice
Progresele recente includ:
- inhibitori SGLT2 cu beneficii cardiovasculare și renale
- agoniști GLP-1 cu efecte asupra greutății și protecție cardiacă
- insuline bazale de generație nouă
- terapii combinate într-o singură tabletă
- cercetări în terapia genică și celule stem
- molecule duale GIP/GLP-1
Aceste terapii permit un management mai personalizat și reduc riscul complicațiilor pe termen lung.
Provocări actuale
Printre cele mai importante provocări se numără:
- aderența la tratament
- fluctuațiile glicemice
- impactul psihologic
- accesul la tehnologie și specialiști
- prevenirea complicațiilor cronice
Gestionarea eficientă necesită colaborare multidisciplinară și educație continuă.
Educația pacientului
Educația medicală:
- îmbunătățește controlul glicemic
- crește responsabilitatea și autonomia
- reduce riscul de spitalizare
- sprijină prevenția complicațiilor
Pacientul informat devine participant activ în managementul propriei afecțiuni.
Perspective viitoare
Direcțiile de dezvoltare includ:
- insulină săptămânală
- pancreas artificial
- terapii moleculare avansate
Viitorul tratamentului diabetului se orientează către precizie, automatizare și personalizare.